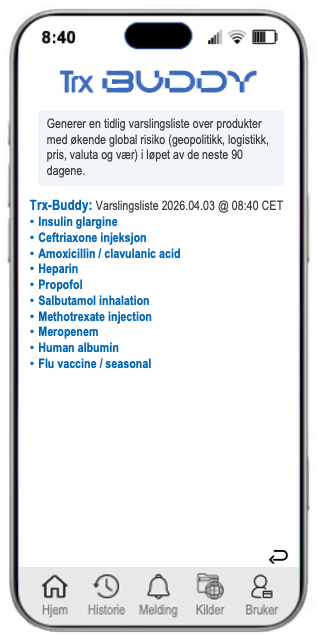
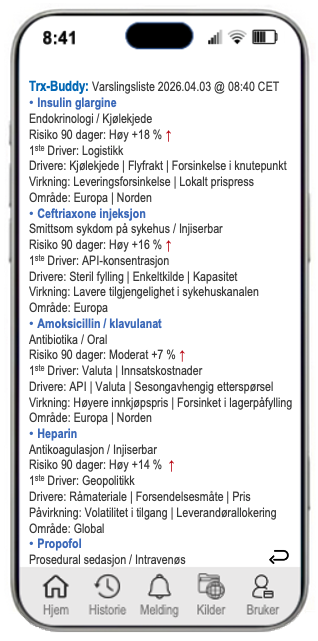
Her følger et utvalg eksempler/forslag til spørsmål du kan stille muntlig eller skriftlig til Trx-Buddy – din rådgiver og assistent, begrenset til data og informasjon vi samler inn på vegne av din virksomhet i tillegg til generelle eksterne faktorer som kan påvirke virksomhetens drift, budsjetter og resultater.
1. MediTrx Health – Overordnede spørsmål relatert til beredskap, politikk, nasjonal kapasitet
Målgruppe: Politikere, departementer, direktorater, beredskapsmyndigheter, tilsyn, forskere, toppledelse i helseforetak.
- Hva er status for nasjonal beredskap på tvers av regioner: hvor har vi lav sikkerhetslagerdekning (dager/uker) på kritiske produkter, og hvor er vi robuste?
- Hvordan vil en stans i leveranser fra land X (f.eks. pga. krig, sanksjoner eller naturkatastrofer) påvirke vår evne til å dekke behovet for legemidler innen terapiområdene Y og Z?
- Hvilke API‑ og råvareleverandører utgjør ‘single point of failure’ for våre viktigste legemidler, og hvilke alternative leverandører finnes innenfor akseptabel kost/risiko?
- Hva er effekten på tilgjengelighet, kostnader og utslipp dersom vi flytter deler av produksjon/innkjøp fra høyrisikoland til mer stabile regioner?
- Hvilke investeringer i nasjonal beredskap (lager, lokal produksjon, alternative ruter) gir størst reduksjon i risiko per krone brukt?
- Hvordan påvirker nye ESG‑krav (CSRD/CSDDD osv.) våre legemiddel‑ og utstyrsleverandører, og hvor har vi høyest risiko for brudd på menneskerettigheter og klima‑/miljøkrav?
- Hva er forventet påvirkning på legemiddeltilgjengelighet dersom energiprisene øker med X % og transportkapasiteten reduseres med Y % i utsatte korridorer (Suez, Hormuz, Panama)?
- Hvilke regioner og sykehus vil bli hardest rammet ved en ny pandemi‑bølge, basert på kombinasjon av beleggsdata, kritiske lager og sårbarhet i forsyningskjeden?
- Hvilken effekt vil ulike politiske tiltak (prisregulering, lagerkrav, støtte til lokal produksjon) ha på både forsyningssikkerhet, kostnader og helseutfall?
2. MediTrx Meds – Spørsmål relatert til operativ drift, innkjøp og logistikk
Målgruppe: Sykehusledelse, innkjøp, planleggere, logistikk, apotek, klinikkledere.
- Hvilke legemidler og medisinske forbruksmateriell er mest utsatt for restnotering/mangel de neste 30–90 dagene, basert på forbruk, bestillinger og leverandørrisiko?
- Hvor har vi risiko for å måtte avlyse eller utsette operasjoner pga. mangel på spesifikke produkter eller legemidler, og hvilke tiltak (substitusjon, omfordeling) kan motvirke dette?
-
Hvordan kan vi optimalisere innkjøps‑ og lagerstrategi (bestillingspunkter, volum, leverandørmiks) for å redusere både svinn, mangel og totalkostnad?
- Hvilke leverandører og produsenter har høyest sannsynlighet for forsinkede leveranser basert på historikk, geopolitikk, vær og logistikkstengsler?
- Hvilke produkter og kategorier driver mest unødig kapitalbinding på lager uten å bidra vesentlig til beredskap?
-
Hva er effekten på marginer og kost per behandlingsforløp dersom vi går over til alternative produkter (generika, parallelimport, andre leverandører) med lik medisinsk effekt?
- Hvilke sykehus/enheter har overforbruk eller underforbruk av utvalgte legemidler sammenliknet med nasjonale retningslinjer og sammenliknbare institusjoner?
- Hvordan vil endringer i operasjonsplan (antall, type inngrep) de neste ukene påvirke forventet forbruk av kritiske varer, og hvor har vi gap mellom plan og tilgjengelighet?
3. Resept- og diagnosebaserte spørsmål (klinikk, kvalitet og behov)
- Hvilke diagnose‑ og behandlingsområder driver størst vekst i reseptvolum, og er forsyningskjeden for tilhørende legemidler robust nok til å håndtere dette?
- Er det uoverensstemmelse mellom anbefalte retningslinjer og faktisk forskrivningspraksis innen terapiområde X, og kan dette øke risiko for mangel eller overforbruk?
- Hvilke legemidler har høy forskrivningsvekst og samtidig få alternative behandlingsmuligheter, og bør derfor prioriteres i beredskapsplanlegging?
-
Ser vi geografiske mønstre der bestemt diagnose og reseptmønster gir høyere sannsynlighet for sykehusinnleggelser og lengre liggetid, som igjen øker presset på spesifikke legemidler?
- Hvordan påvirker endringer i behandlingsregimer (f.eks. overgang til nye biologiske legemidler) både kostnader, forsyningsrisiko og ESG‑profil (produksjon, transport, avfall)?
4. Sykehuskapasitet, operasjoner og pasientflyt
- Hvor har vi høy risiko for kapasitetsbrist (belegg, intensiv, operasjonsstuer) de neste X dagene, gitt planlagte inngrep, ventelister og historiske mønstre?
- Hvilke inngrep eller behandlingstyper er mest sårbare for forsinkelser i én eller få legemidler/utstyr, og hva er konsekvensene i form av utsatte operasjoner og økt ventetid?
- Hvordan vil ulike scenarier (influensabølge, pandemi, streik, naturhendelse) påvirke belegget og forbruket av kritiske legemidler og materiell per sykehus?
- Hvilke kombinasjoner av tiltak (utsettelse av elektive inngrep, omdirigering av pasienter, omfordeling av lager) gir størst effekt på beredskap med minst mulig negativ effekt på pasientbehandling?
5. ESG/bærekraft, leverandør- og verdikjede-risiko
- Hvilke leverandører i vår portefølje har høy ESG‑risiko (klima, menneskerettigheter, arbeidsforhold), og hvilke produkter/terapiområder er dermed mest eksponert?
- Hvordan fordeler Scope 3‑utslippene seg langs vår legemiddel‑ og utstyrsverdikjede (råvarer, produksjon, transport, bruk og avfall)?
- Hvilke tiltak (leverandørbytte, transportoptimalisering, endret emballasje, endret avfallshåndtering) gir størst reduksjon i utslipp per behandlingsforløp?”
- Hvor har vi høy risiko for regulatoriske brudd på grunn av nye rapporteringskrav (CSRD, CSDDD osv.), og hvilke datagap må lukkes først?
- Hvilke produksjonsland og leverandørklynger har størst kombinert risiko (politisk ustabilitet, klima, energi, arbeidsforhold, valuta), og hvordan bør vi diversifisere?